Malaria im Gepäck
Vorsorge bei Fernreisen unerlässlich
Europa ist malariafrei, erklärte jüngst die Weltgesundheitsorganisation.1 Das stimmt nicht so ganz, denn jedes Jahr bringen etwa 500 bis 1.000 Reisende eine Malariaerkrankung aus den Tropen nach Deutschland. Bis zu sechs von ihnen sterben daran.
Noch mehrere Wochen oder Monate nach einer Fernreise kann sich eine Malariaerkrankung entwickeln. Die Symptome sind zunächst wenig charakteristisch: Fieber, Kopf- und Gliederschmerzen sowie ein allgemeines Krankheitsgefühl. Wer in den Tropen war, sollte daher auch noch Monate nach seiner Rückkehr Arzt oder Ärztin über die Reise informieren. Umgekehrt sollten natürlich auch Ärzte routinemäßig nach Reisen in den vergangenen Monaten fragen. Sonst bleiben Malariainfektionen möglicherweise lange unerkannt, bloß weil keiner an diese Tropenkrankheit gedacht hat.
Was sind die Risiken?
Das Malariarisiko ist in den Tropen und Subtropen in Regenzeiten größer als zur Trockenzeit. Und in ländlichen (bewässerten) Regionen ist es größer als in Zentren von Städten, die zum Teil trotz Malaria im Umland kein Malariarisiko bergen. Hoch gelegene Regionen – in Äquatornähe ab etwa 2.500 m – gelten als malariafrei. Es gibt mehrere Erreger (siehe Kasten).
Etwa 40% der Weltbevölkerung lebt in Malariagebieten. Vor 60 Jahren hat die Weltgesundheitsorganisation (WHO) den Kampf gegen Malaria aufgenommen.2 Damals ließ sie das Insektizid DDT flächendeckend innerhalb und außerhalb von Häusern versprühen. Doch das schädigte Mensch und Umwelt. Und die Mücken wurden resistent.
Trotz neuer Methoden nimmt die Malaria nur langsam ab. Etwa 200 Millionen Menschen erkranken jedes Jahr weltweit und etwa 400.000 sterben, überwiegend Kinder.
Wer in die Tropen oder Subtropen reist, sollte die Gefährdung ernst nehmen. Zum einen gilt es, Mückenstiche zu verhindern, zum anderen, mit einem geeigneten Malariamedikament vorzubeugen.
Weniger Stiche – weniger Risiko
Die malariaübertragenden Moskitos sind dämmerungs- und nachtaktiv. Mit Beginn der Dämmerung empfiehlt es sich, helle und hautbedeckende Kleidung (einschließlich Socken) zu tragen und diese bei besonders hoher Malariagefährdung mit dem Insektizid Permethrin (z.B. Nobite® Verdünner) zu imprägnieren. Auf unbedeckter Haut verringern moskitoabweisende Mittel (Repellents) die Stichhäufigkeit.
Im Test 3 haben die Repellents Anti-Brumm® Forte, Nobite® Hautspray DEET 50%, Autan® Insektenschutz Protection Plus sowie Anti-Brumm® Naturel Mücken am besten abgeschnitten. Produkte auf der Basis ätherischer Öle wirken nicht zuverlässig.4
Fliegengitter vor Fenstern helfen, Mücken fernzuhalten, ebenso Moskitonetze, die kein einziges Loch haben dürfen. Insektizidverdampfer oder Räucherspiralen (Mosquito coils) können Mücken vertreiben. Aber Achtung: Sie enthalten häufig auch für Menschen schädliche Stoffe.
Mit Arzneimitteln vorbeugen
Nur wenige Arzneimittel eignen sich zur Vorbeugung einer Malaria. Bei der Wahl spielen mehrere Faktoren ein Rolle: Reiseziel, Art und Häufigkeit der ortsüblichen Erreger (Plasmodien), die Resistenzlage in der Region, Dauer und Art des Aufenthaltes – z.B. Fünf-Sterne-Hotel oder Rucksacktourist – sowie persönliche Faktoren wie Alter, Unverträglichkeiten und eine regelmäßige Einnahme anderer Arzneimittel (Gefahr von Wechselwirkungen).
Wer in Gebiete mit hohem Übertragungspotenzial reist, sollte sein Malariamittel regelmäßig einnehmen. Bei niedriger bis mittlerer Gefährdung reicht es oft aus, das Medikament lediglich mitzunehmen und erst einzunehmen, wenn verdächtige Symptome wie Fieber und Unwohlsein auftreten, aber kein Arzt zeitnah zu erreichen ist. Bei dieser sogenannten Notfallselbsttherapie oder Stand-by-Therapie nimmt man das Arzneimittel in höherer Dosis ein als zur Vorbeugung. Anschließend sollte man möglichst bald einen Arzt aufsuchen, der dann prüft, ob die Selbsttherapie richtig war und gewirkt hat.
Beginnt eine fieberhafte Erkrankung innerhalb von weniger als sieben Tagen nach Ankunft in einem Malariagebiet, handelt es sich mit hoher Wahrscheinlichkeit nicht um eine Malariainfektion. Es dauert nämlich mindestens sieben Tage, bis nach dem Stich einer Mücke Malaria spürbar wird.2,5
Alle Arzneimittel zur Malariaprophylaxe sind verschreibungspflichtig, erfordern also einen Arztbesuch. Eine erste Orientierung, ob eine regelmäßige Prophylaxe oder die Mitnahme von Malariamitteln für den Notfall sinnvoll sein kann, geben die Deutsche Gesellschaft für Tropenmedizin und internationale Gesundheit (DTG) und die Weltgesundheitsorganisation (WHO) auf Englisch.
Je ungewöhnlicher ein Reiseziel ist, desto eher empfiehlt es sich, zu einem spezialisierten Arzt – also einem Tropenmediziner – oder in ein Tropeninstitut zu gehen. Tropenmediziner können Sie nicht nur zur Malaria gründlich beraten, sondern auch über andere in ärmeren Ländern verbreitete Krankheiten. Sie verschreiben notwendige Medikamente und können erforderliche Impfungen vornehmen.

Die einzelnen Medikamente
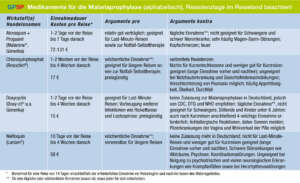
Vor- und Nachteile der vier Arzneimittel, die zur Auswahl stehen, finden Sie in der Tabelle (links). Wichtig ist auch, wann mit der Einnahme begonnen werden muss – zum Teil vier Wochen vor Reisebeginn – und wie lange die Prophylaxe nach der Rückkehr fortgesetzt werden muss.
Informieren Sie sich, ob es in Ihrem Reiseland Malaria gibt:
DTG: www.a-turl.de/?k=usdo
WHO: www.a-turl.de/?k=errn
Adressen der Tropeninstitute:
RKI: www.a-turl.de/?k=eims
Chloroquin
Die Bedeutung des bereits seit 60 Jahren erhältlichen Chloroquin (Resochin®) hat abgenommen. Es kommt nur für die wenigen Gebiete infrage, in denen es keine nennenswerten Resistenzen gegen Chloroquin gibt. Es kann prophylaktisch – einmal wöchentlich – oder zur notfallmäßigen Selbsttherapie eingenommen werden.
Atovaquon + Proguanil
In Ländern wo die potenziell bedrohliche Malaria tropica-Infektion häufig ist, kommen Atovaquon + Proguanil (Malarone®, Generika), Mefloquin (Lariam®) oder das Antibiotikum Doxycyclin (Generika) infrage. Jedoch ist von diesen in Deutschland nur das relativ teure Atovaquon + Proguanil zur Malariaprophylaxe zugelassen. Es eignet sich auch zur notfallmäßigen Selbsttherapie (Tabelle links). Eine sehr häufige Nebenwirkung sind Bauchschmerzen, Übelkeit und Durchfall. Sie werden allerdings als leicht und von kurzer Dauer beschrieben.
Doxycyclin
Das Antibiotikum Doxycyclin wird von der DTG und auch international zur Malariaprophylaxe empfohlen, ist jedoch in Deutschland dafür nicht zugelassen. Hierauf muss der Arzt oder die Ärztin bei der Verordnung hinweisen. In den Tropen können lichtallergische Reaktionen der Haut als unerwünschte Wirkungen auftreten, insbesondere bei Strandurlauben ein Problem! Doxycyclin kommt vor allem für Reisende infrage, die Atovaquon + Proguanil nicht vertragen oder es wegen Gegenanzeigen nicht einnehmen dürfen. Zur notfallmäßigen Selbsttherapie eignet sich Doxycyclin nicht (Tabelle).5
Mefloquin
Die Prophylaxevorschläge von DTG und WHO nennen Mefloquin derzeit noch gleichrangig mit Atovaquon + Proguanil und Doxycyclin. Der Roche-Konzern hat allerdings Anfang 2016 auf die Zulassung des Malariamittels in Deutschland verzichtet.
Das Präparat steht seit Jahren wegen schwerer unerwünschter Wirkungen in der Kritik: Sehr häufig sind Schlafstörungen und Albträume, häufig Angst, Depression, Schwindel oder Kopfschmerzen. Auch Halluzinationen, Panik, Psychosen und Suizidgedanken sind beschrieben (GPSP 3/2013, S. 10; 4/2011, S. 8).5 Deswegen haben wir Mefloquin bereits vor Jahren als nicht mehr akzeptabel zur Vorbeugung von Malaria eingestuft (GPSP 6/2013, S. 8).
Weitere Hinweise
Zur Selbsttherapie im Notfall werden bisweilen auch die Kombinationen Artemether + Lumefantrin (Riamet®) und Dihydroartemisinin + Piperaquin (Eurartesim®) empfohlen. Sie sind hierzulande weder hierfür noch für die prophylaktische Einnahme zugelassen und eignen sich unseres Erachtens wegen der Gefahr von Herzrhythmusstörungen auch nicht zur Selbsttherapie. Eine Therapie mit diesen Mitteln würde eine Überwachung per Elektrokardiogramm (EKG) erfordern.4,5 Gerade das ist aber bei einer Selbsttherapie im Notfall nicht möglich.
Schwangere Frauen sind gut beraten, wenn sie möglichst auf Reisen in Malariagebiete verzichten, denn sie selbst und ihr ungeborenes Kind sind besonders durch Malaria gefährdet. Zudem gibt es keine Gewissheit, dass die üblichen Arzneimittel zur Malariavorbeugung für die Entwicklung des Kindes tatsächlich unbedenklich sind.2,5
Auch mit kleineren Kindern sollte man besser nicht in Malariaregionen reisen. Arzneimittel zur Malariaprophylaxe eignen sich – wenn überhaupt – nur eingeschränkt für Kinder. Vorrangig gilt es daher, Mückenstiche möglichst zu verhindern, etwa durch geeignete Kleidung sowie ein Moskitonetz über dem Bett und über den Spielflächen.2
An Malariaimpfstoffen wird noch geforscht. Von alternativen Methoden, einschließlich Homöopathika, raten wir dringend ab, da Belege für einen Nutzen zur Malariaprophylaxe fehlen. Dennoch wird auf einigen Internetseiten für homöopathische Produkte Schutz vor Malaria behauptet.
Fazit
Reisen in viele tropische und subtropische Länder erfordern eine Malariaprophylaxe. Zum einen sind Mückenstiche zu vermeiden (helle, bedeckende Kleidung, Repellents u.a.). Zum anderen sollte je nach Reiseziel, Reisezeit, persönlichen Faktoren u.a. das passende Malariamedikament ausgewählt werden.
Stand: 4. November 2016 – Gute Pillen – Schlechte Pillen 06/2016 / S.23
